糖尿病について
-ちゃんと知っておきたいあれこれ-
さっぽろ山鼻内科は2018(平成30)年11月、この地で長年「まちのお医者さん」として尽力されてきた旧「浅間医院」の跡地を借り受けて新築開院いたしました。当院は内科の医院として風邪や胃腸炎など、日常よく起こるちょっとした体調不良、各種の予防接種や特定健診・一般検診を行っておりますが、院長がもともと専門として北大病院や札幌市内・北海道内の各医療機関で診療を行ってきた「糖尿病」という病気の診療にとくに力を入れています。
⇒当院で診療を行う疾患や、行っている検査などについてはこちらのページをご覧ください。また、当院の診療の実際や流れについてはこちらへ
当院長は、糖尿病の国内最大の医学団体「日本糖尿病学会」が認定した「糖尿病専門医および研修指導医」の資格を有しており、当院には中央区や南区、ほか糖尿病専門医が身近にいない地区からも糖尿病の患者さんが来院されております。
「糖尿病」とは何か、なぜ・何のために糖尿病を見つけ治療をするのか。開院からの2年間、多くの患者さんから頂いた疑問点に答える形式で、当院の糖尿病についての考え方や診療の実際について-以前にもこの当院サイトに記載した内容を再編して、皆さんにお伝えしたいと思います。
-
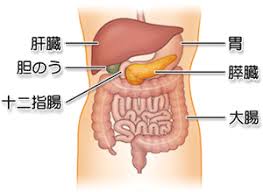
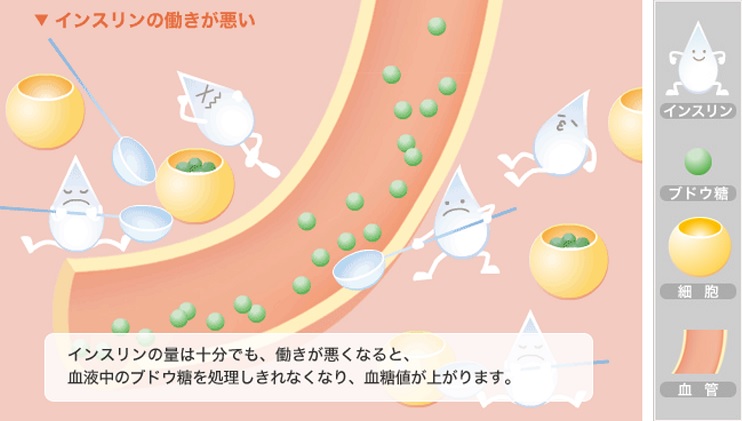
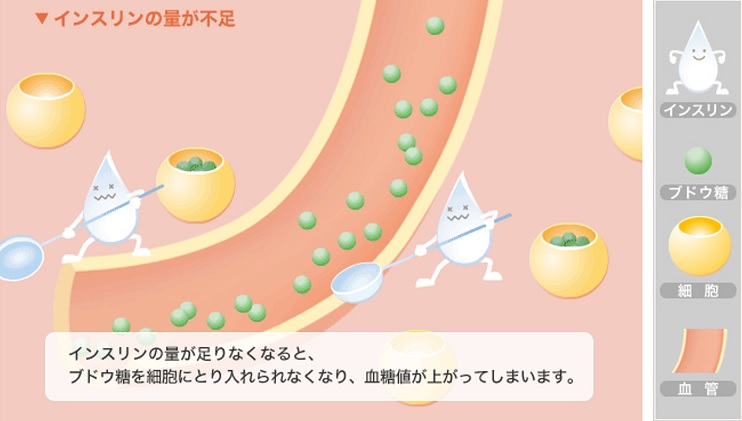
そもそも「糖尿病」って何なのですか?
-
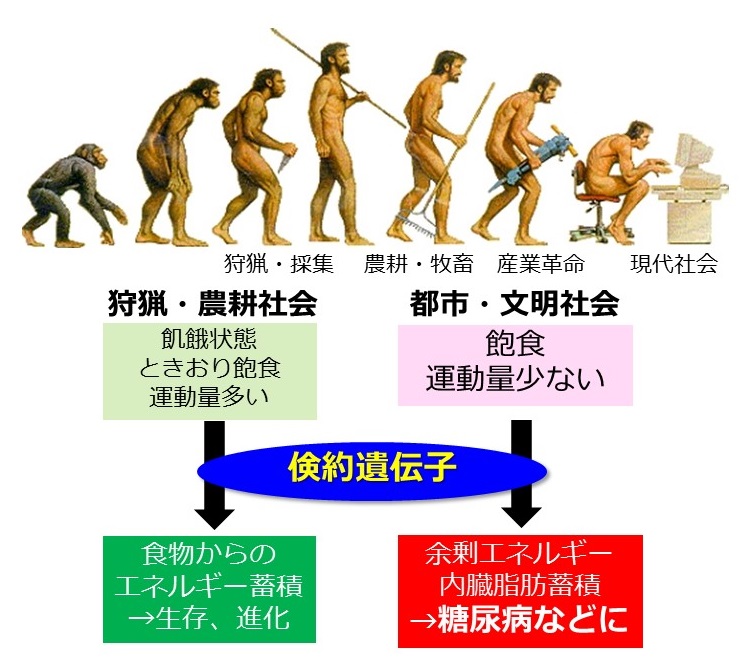
「太っているから」「甘いもの、美味いものを食べ過ぎたから」糖尿病になるのでしょうか?
-
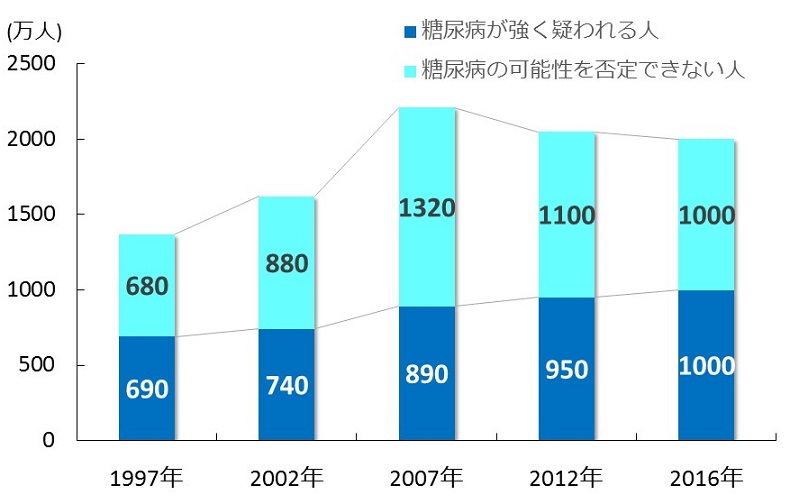
糖尿病になるというのは、めずらしいことなんでしょうか?
-
糖尿病では、何か自覚症状とかはあったりするのでしょうか?
-
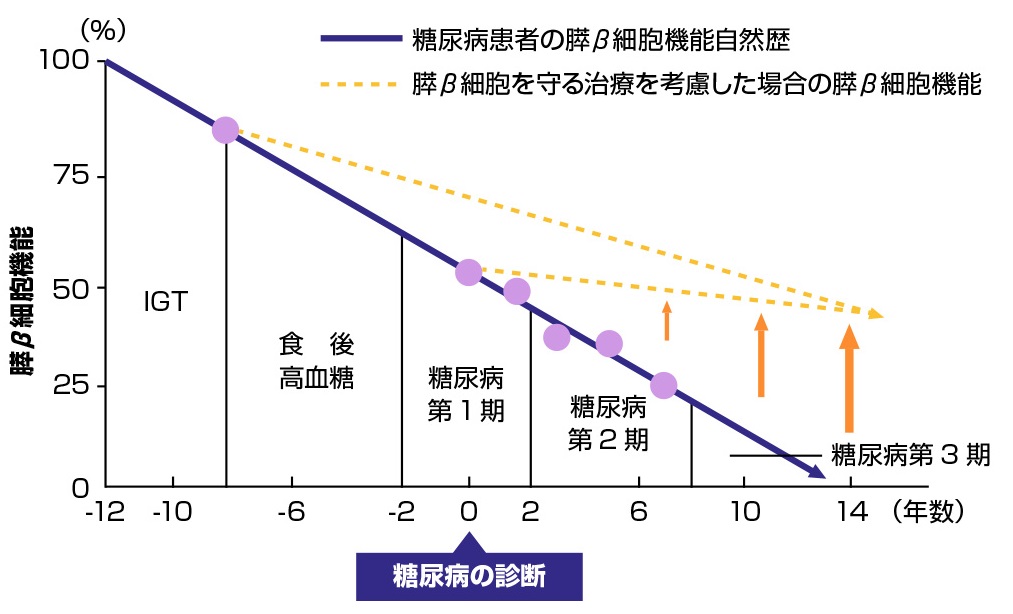
症状が無ければ、糖尿病でも治療や受診はしなくてもいいでしょうか?
-
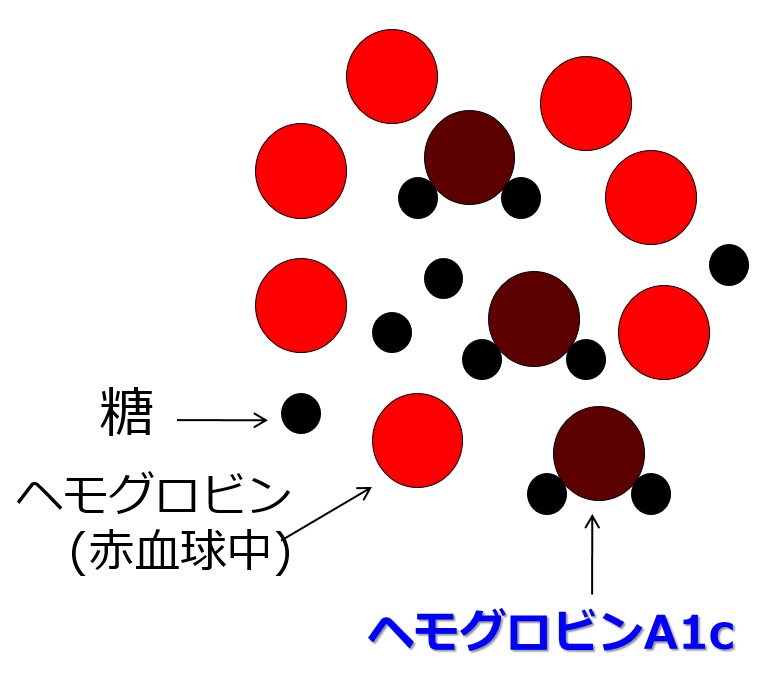
糖尿病かどうかは、どのように検査するのですか?
-
糖尿病の治療って、何をするのでしょうか?
-
糖尿病は「治る」のでしょうか?
-
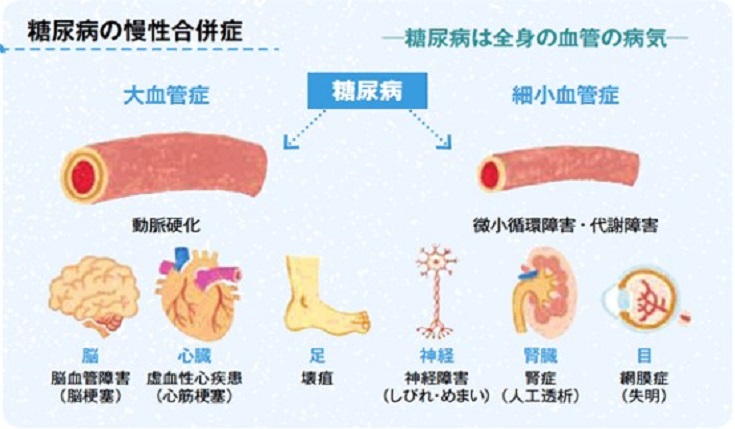
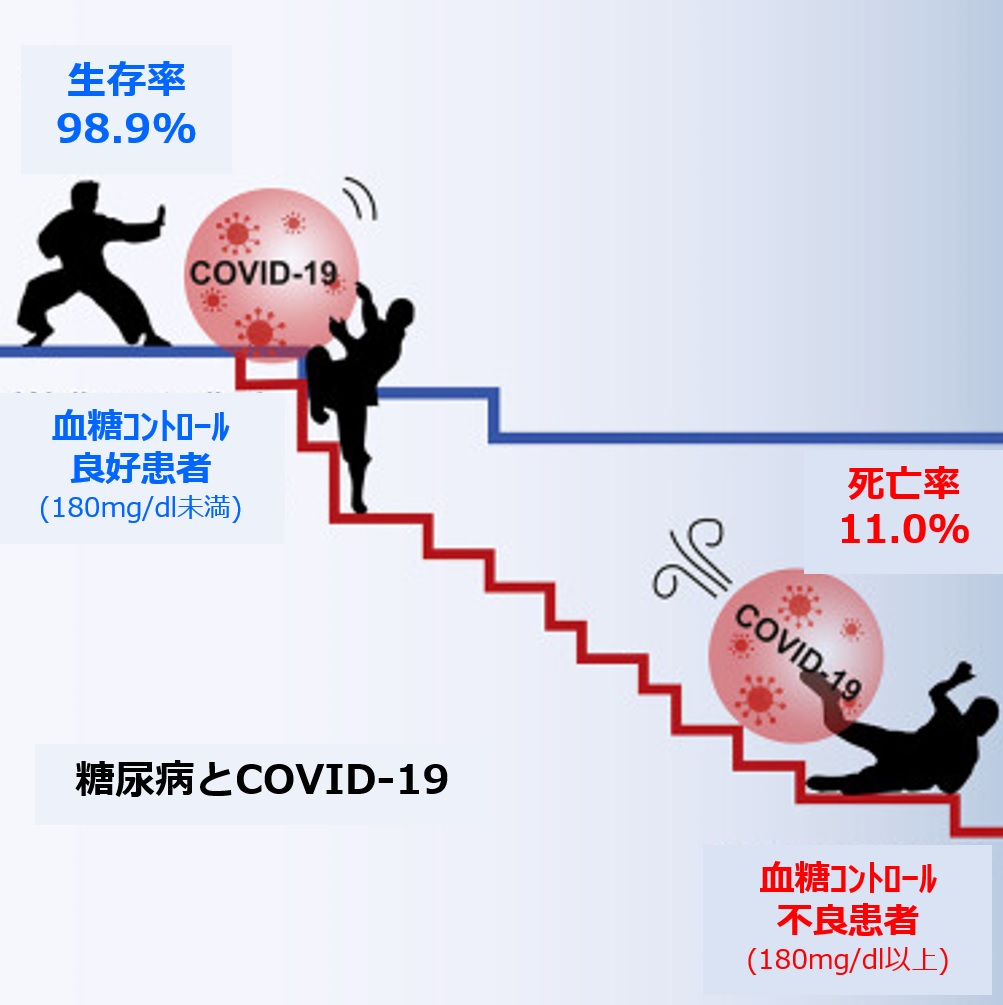
糖尿病でとくに気をつけるべきことは何でしょうか?
-
糖尿病になってしまったら、仕事とか、日常生活はどうなってしまうのでしょうか? 生命保険に入れないとかの不利益もあると聞いたのですが…
-
糖尿病では、医療費はどれくらいかかるのでしょうか?
-
糖尿病の通院をやめると(あるいは、以前通院していたがやめてしまっているのですが)、どうなりますか?
-
結びに